Le point de vue de la santé fonctionnelle
À chaque fois que j’évoque les bouffées de chaleur, je revois cette patiente dans mon cabinet : à peine assise en face de moi lors de sa première consultation, je la vois se décomposer puis ruisseler sur mon bureau.
Je la regarde impuissante avec compassion et je lui épargne la fameuse question « qu’est-ce qui vous emmène ? ». Elle me regarde et me dit « Si c’est ça la vie maintenant, je n’en veux plus ».
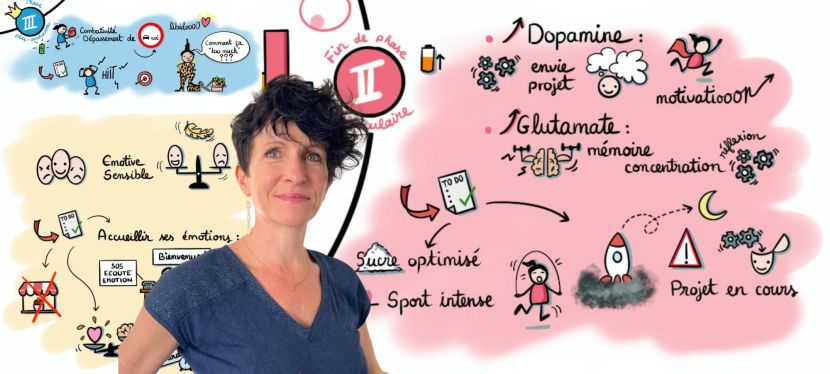
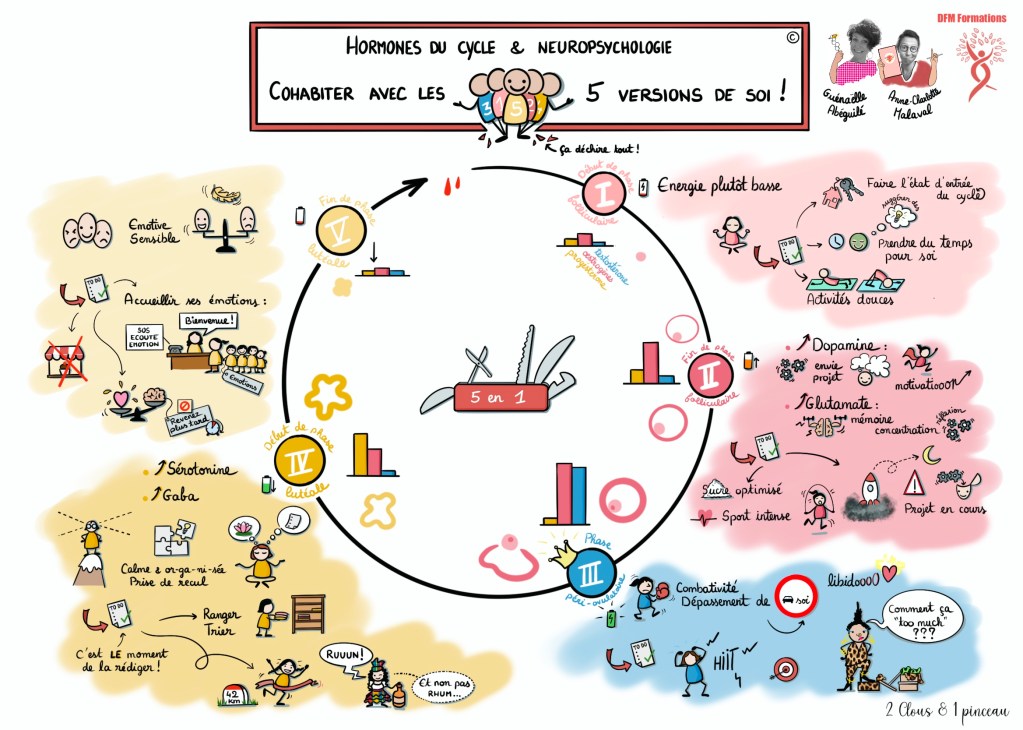
Les bouffées de chaleur sont les plaintes les plus fréquentes et les plus invalidantes de la femme ménopausée. Elles font partie de ce que l’on nomme les troubles climatériques, au même titre que les troubles uro-génitaux (incontinence urinaire, sécheresse vaginale, infection vaginale, cystites, dyspareunie…). L’ensemble de ces troubles est lié à la chute hormonale et plus précisément, à la chute des œstrogènes.
Les œstrogènes sont produits par les ovaires pendant la période d’activité génitale (des premières règles jusqu’à la ménopause). La fonction ovarienne cessant à la ménopause, une question se pose alors :
Pourquoi toutes les femmes ne souffrent-elles pas de bouffées de chaleur à la ménopause ?
En réalité, les ovaires ne sont pas les seules glandes/organes à fabriquer des œstrogènes. Notre tissu adipeux (nos graisses corporelles), et plus précisément les adipocytes (cellules spécifiques du tissu adipeux) ont également la capacité à en fabriquer.
Pour être tout à faire juste, vos adipocytes n’ont pas toute l’artillerie pour faire des œstrogènes à partir de leur matière première, le cholestérol. Cependant, ils ont la capacité à convertir nos hormones mâles (nos androgènes) en œstrogènes. En effet, ces cellules aux multiples pouvoirs expriment une enzyme (fabriquent un outil biochimique) : l’aromatase.
L’aromatase est l’enzyme qui convertit (transforme) nos androgènes (hormones mâles) en œstrogènes ! Ainsi, plus j’exprime d’aromatase, plus je synthétise d’œstrogènes. La chute des œstrogènes étant responsable des bouffées de chaleur, par extension on retient : plus j’ai de graisse, moins j’ai de bouffées de chaleur ! Ainsi, la femme en surpoids sera moins à risque de bouffée de chaleur.
Pourtant certaines femmes en surpoids ont des bouffées de chaleur : pourquoi ?
Les adipocytes ont la capacité à convertir les androgènes (hormones mâles) en œstrogènes. Faut-il encore qu’il y ait des androgènes à disposition. Et là encore, toutes les femmes ne sont pas égales : certaines ont bien plus d’androgènes que d’autres… Ainsi, une femme avec suffisamment d’androgènes ET suffisamment de graisses pour les convertir en œstrogène aura moins de troubles du climatère.
Qu’est-ce qui permet à la femme de fabriquer ses androgènes ?
Souvent associés à l’homme, les androgènes (testostérone, DHEA…) sont également produits par les ovaires et par les surrénales chez la femme. À la ménopause, la production d’androgènes sera davantage d’origine surrénalienne.
 Les surrénales sont les glandes endocrines qui « coiffent » nos reins. Elles produisent un grand nombre d’hormones, dont le cortisol, la fameuse hormone qui nous permet de faire face au stress. Lorsque nous sommes stressés, nous produisons beaucoup de cortisol. Pour nous protéger de l’effet catabolique (qui casse) de son excès, nous synthétisons une deuxième hormone en parallèle : la DHEA. Moins connue que la testostérone, c’est également une hormone androgénique. Ainsi, grâce à l’aromatase, nos adipocytes peuvent la convertir en œstrogènes.
Les surrénales sont les glandes endocrines qui « coiffent » nos reins. Elles produisent un grand nombre d’hormones, dont le cortisol, la fameuse hormone qui nous permet de faire face au stress. Lorsque nous sommes stressés, nous produisons beaucoup de cortisol. Pour nous protéger de l’effet catabolique (qui casse) de son excès, nous synthétisons une deuxième hormone en parallèle : la DHEA. Moins connue que la testostérone, c’est également une hormone androgénique. Ainsi, grâce à l’aromatase, nos adipocytes peuvent la convertir en œstrogènes.
La capacité de synthèse de DHEA est dépendante de l’âge, mais aussi et surtout, du niveau de stress. En cas de stress chronique, la capacité de synthèse de DHEA finira par diminuer puis par s’épuiser. Nous parlons alors de fatigue surrénalienne. Ainsi, une femme arrivant à la ménopause après 5 voir 10 années de stress chronique, risque d’avoir un taux de DHEA au ras des pâquerettes.
Si vous m’avez bien suivi : pas de DHEA → pas d’œstrogènes à la ménopause ! Ainsi, une stressée chronique qui arrive à l’âge de la ménopause à davantage de risque d’avoir des bouffées de chaleurs, mais aussi des troubles uro-génitaux. Et ce, qu’elle soit maigre ou en surpoids.
Préparez votre ménopause :
Pour diminuer les risques de bouffées de chaleur, 2 conditions sont alors nécessaires :
- Éviter le stress (ou le prendre en charge)
- Éviter le sous poids
Ces conditions se travaillent en amont. Nous ne pouvons pas relancer la production de DHEA et l’aromatase la veille de la ménopause. Comme un compte épargne retraite, nous devons nous préoccuper de nos surrénales tout au long de notre vie.
En pratique : épargnez-vous, fuyez le stress, soyez maître de votre destin. La prise de complément alimentaire comme le magnésium, les plantes adaptogènes, la régularité des biorythmes peuvent bien sûr également trouver également leur place.
Quant à la réserve de gras, je ne vous invite pas à vous « engraisser » en prévision de la ménopause ! En effet, si la femme en surpoids aura moins de bouffées de chaleur, elle aura davantage de troubles métaboliques (diabète, hypertension artérielle…), et une augmentation des risques de cancer hormono-dépendants 1 . En effet, son tissu adipeux lui permet une production d’œstrogènes qui favorisent la multiplication des cellules oestrogéno-dépendantes, mais pas de progestérone qui contrebalance ce risque. Ainsi, ne cherchez pas à faire du gras pour faire des oestro, mais évitez la maigreur !
Est-ce que notre alimentation peut aider à prévenir ou à diminuer les bouffées de chaleur ?
En plus des grands fondamentaux de l’alimentation fonctionnelle (consommez suffisamment d’oméga 3, d’antioxydants, d’aliments à charge glycémique modérés…), les phytoœstrogènes alimentaires trouveront une place intéressante en prévention des désagréments de la ménopause. En se fixant et en activant modérément les récepteurs aux œstrogènes, ces molécules particulières reproduiront un effet oestrogénique modéré. Leur action est phytoœstrogène dépendant, préparation dépendante, microbiote dépendant et statut hormonal dépendant. Ainsi, alors que les phytoœstrogènes du soja modulent à la baisse l’imprégnation oestrogénique lors de la période d’activité génitale de la femme, ils deviennent plutôt  activateurs lorsque la production oestrogénique est très basse après la ménopause. Leur consommation peut donc diminuer les troubles climatériques2 3. Nous favoriserons le soja fermenté, 3-4 fois par semaine : tofu fermenté, tamari, miso, tempeh ou pour les plus joueurs : le natto !
activateurs lorsque la production oestrogénique est très basse après la ménopause. Leur consommation peut donc diminuer les troubles climatériques2 3. Nous favoriserons le soja fermenté, 3-4 fois par semaine : tofu fermenté, tamari, miso, tempeh ou pour les plus joueurs : le natto !
Leur consommation est contre-indiquée en cas de prise d’un traitement du type anti-aromatase ou SERM (traitement des cancers hormono-dépendants). En cas de doute, renseignez-vous auprès d’un professionnel de santé.
Que penser des plantes oestrogéniques pour diminuer les bouffées de chaleur ?
La phytothérapie trouve tout à fait sa place en complément des conseils d’hygiène de vie (alimentation, activité physique4, sommeil…). Les plantes oestrogéniques ont largement fait leur preuve dans l’accompagnement de la femme en ménopause. Leur mode d’action est plante dépendante. Elles contiennent, comme le soja, des phytoœstrogènes à action « œstrogènes like ». Certaines auront des actions bien plus oestrogéniques que le soja. Je fais ici référence aux plantes du type sauge officinale5, sauge sclarée et au houblon6. Elles peuvent être consommées en gélule (poudre, extraits), en tisane, en teinture mère, en EPS. Leur consommation nécessite l’avis d’un professionnel de santé formé à la phytothérapie. Il évaluera la pertinence de la plante par rapport à votre terrain et adaptera sa posologie. Ces plantes sont strictement contre-indiquées en cas d’antécédent personnel ou familial de cancer hormonodépendant.
La femme ne se résume pas à ses hormones !
Quelques mois plus tard, ma patiente ruisselante m’adressait toutes ses amies. Sa prise en charge avait été « magique » d’après ses propos. Cependant, environ un an plus tard, les problèmes recommençaient : les bouffées de chaleur avaient fait leur réapparition.
Lors de l’interrogatoire, je me rendis compte qu’elles ne se présentaient plus de la même manière. Elles étaient toujours précédées d’un stress ou d’une émotion. Ma patiente venait de traverser une période éprouvante.
Si les hormones sont grandement impliquées, la chute hormonale n’est pas la seule responsable des bouffées de chaleur. Les mécanismes ne sont pas tous élucidés, toutefois, on sait qu’il y a des récepteurs à la sérotonine (le neurotransmetteur de la sérénité), au niveau du centre thermorégulateur situé dans notre cerveau (dans l’hypothalamus). Ainsi, les stratégies augmentant la synthèse de sérotonine peuvent également avoir leur intérêt : chronobiologie alimentaire, griffonia, nicotinamide, magnésium (indication, dose, contre-indications à évaluer avec votre professionnel de santé)…
En parallèle, l’activation du système nerveux parasympathique semble également efficace. Ainsi, la cohérence cardiaque peut faire partie de l’arsenal thérapeutique en cas de bouffées de chaleur.
Et le traitement hormonal substitutif de la ménopause dans tout cela ?
Si certaines femmes y sont farouchement opposées, le traitement hormonal substitutif (THS) peut parfois être la seule solution efficace pour mettre sous silence les troubles climatériques. Le rapport bénéfice risque sera étudié par le médecin de la patiente.
Je rappelle que je ne suis pas médecin et que cet article ne se substitue en aucun cas à une consultation. Je ne donne ici aucun conseil, mais juste de l’information.
Le THS consiste à administrer des œstrogènes et de la progestérone à la femme ménopausée. Ainsi, la chute hormonale est moins brutale et les troubles climatériques régressent voire disparaissent. Sans vouloir rentrer dans le débat pour ou contre le THS, rappelons certains éléments.
- Le THS doit contenir des hormones bioidentiques :
C’est-à-dire identiques à celles que nous produisons naturellement : de « vrais œstrogènes » ET de la « vraie progestérone ». Alors oui, ces hormones sont tout de même synthétisées en laboratoire, mais, leurs formules biochimiques sont strictement les mêmes que nos œstrogènes et notre progestérone endogènes. Contrairement aux hormones de la pilule contraceptive (généralement éthinylestradiol et un progestatif), ce sont les hormones avec lesquelles notre corps cohabite depuis plus de 35 ans avant d’arriver à la ménopause.
 Les œstrogènes du THS doivent être administrés par voie cutanée :
Les œstrogènes du THS doivent être administrés par voie cutanée :
Les études sont claires : l’administration de ces hormones par voie orale augmente les risques de troubles thromboemboliques 7 8. En épargnant le 1er passage hépatique, ce risque disparait avec l’administration des œstrogènes par voie cutanée.
Par ailleurs, ce mode d’administration permet d’adapter plus facilement la posologie aux besoins propres à chaque femme9.
- La posologie du THS doit être adaptée à chaque femme :
Nous sommes toutes différentes ! La règle du « one size fits all » ne s’applique pas en hormono ! Ce n’est pas parce que votre voisine à bien supporté sa dose administrée qu’elle sera la bonne pour vous !
En effet, la sensibilité aux œstrogènes et à la progestérone est individu dépendant. Elle dépend notamment de notre génétique et de notre terrain inflammatoire. De la même manière, la capacité d’élimination des hormones dépend de nos capacités de détox hépatique, qui dépendent eux-mêmes de nombreux paramètres individuels. Ainsi, une dose optimale pour l’une sera excessive pour l’autre et insuffisante pour une troisième.
Prenons un exemple concret : en cas d’inflammation, on devient hypersensible aux œstrogènes, ainsi une dose d’œstrogène très bien tolérée par une femme pourra entraîner douleurs aux seins, rétention d’eau et augmentation des risques de cancer hormonaux dépendant chez une autre. Double peine puisqu’en plus de la rendre hypersensible aux oestro, l’inflammation va la rendre résistante à l’hormone qui contrebalance les œstrogènes : la progestérone… Ainsi, une femme en inflammation aura besoin d’une dose d’œstrogènes moindre et d’une plus forte dose de progestérone.
- Le terrain doit être pris en charge !
Si la posologie du traitement doit être adaptée au terrain de la femme. Il semble évident que le terrain doit être optimisé afin de pleinement profiter des avantages du THS sans augmenter les risques. C’est le principe même d’une prise en charge fonctionnelle !
Reprenons l’exemple précédent : oui, la femme en inflammation devrait prendre moins d’œstrogènes, MAIS aussi et surtout, elle doit prendre en charge son terrain inflammatoire !
De la même manière, on optimisera la détoxication d’une femme qui aurait une baisse de la capacité de détox des œstrogènes. Dans le cas contraire, elle prendra des hormones qu’elle ne sera pas en mesure d’éliminer correctement. Un bilan mené par un praticien en santé fonctionnelle permet d’évaluer ces dysfonctions et de les prendre en charge.
- Le THS n’est pas possible pour toutes les femmes.
La prescription d’un THS doit être effectuée par un médecin qui aura éliminé les contre-indications (notamment les antécédents personnels et/ou familiaux de cancer hormonodépendant) et pris le temps d’expliquer à sa patiente les signes cliniques d’hyperœstrogénie qui doivent alerter la femme. En effet, la patiente est une actrice à part entière de sa santé, elle doit informer son médecin en cas d’apparition de ces signes afin d’adapter la posologie de son traitement.
Malheureusement, le traitement est parfois insuffisamment individualisé et le terrain n’est pas toujours optimisé. On comprend alors que l’évaluation du rapport bénéfice risque du THS ne peut être évalué que pour une femme donnée dans une situation donnée et que celui-ci n’est pas figé. En effet, une prise en charge fonctionnelle permettant de prendre en charge une éventuelle inflammation, d’améliorer les capacités de détoxication hépatique (entre autres) peut largement diminuer ces risques.
Hygiène de vie, alimentation, micronutrition, phytothérapie ou traitement hormonal substitutif ne sont pas des solutions opposées, elles peuvent même parfois être très complémentaires. Les recommandations doivent être individualisées. Seul un praticien formé à l’hormonologie fonctionnelle sera à même de prendre en compte l’ensemble de ces paramètres. S’il n’est pas médecin, il saura reconnaître ses limites lorsqu’elles sont atteintes et réorientera sa patiente vers un médecin formé à l’hormono. Celui-ci pourra proposer si nécessaire (et possible) un traitement adapté à sa patiente.
 Traitement naturel ou traitement médical bioidentiques ? Médecin ou non-médecin ? Il n’y a pas de règles, mais autant de solutions possibles que de femmes. L’important est que nous avancions dans la même direction : celui de la mieux traitante féminine.
Traitement naturel ou traitement médical bioidentiques ? Médecin ou non-médecin ? Il n’y a pas de règles, mais autant de solutions possibles que de femmes. L’important est que nous avancions dans la même direction : celui de la mieux traitante féminine.
Guénaëlle Abéguilé – Formatrice en Santé Fonctionnelle, spécialisée en Hormonologie
(1) Poorolajal, J.; Heidarimoghis, F.; Karami, M.; Cheraghi, Z.; Gohari-Ensaf, F.; Shahbazi, F.; Zareie, B.; Ameri, P.; Sahraee, F. Factors for the Primary Prevention of Breast Cancer: A Meta-Analysis of Prospective Cohort Studies. J Res Health Sci 2021, 21 (3), e00520. https://doi.org/10.34172/jrhs.2021.57.
(2) Franco, O. H.; Chowdhury, R.; Troup, J.; Voortman, T.; Kunutsor, S.; Kavousi, M.; Oliver-Williams, C.; Muka, T. Use of Plant-Based Therapies and Menopausal Symptoms: A Systematic Review and Meta-Analysis. JAMA 2016, 315 (23), 2554–2563. https://doi.org/10.1001/jama.2016.8012.
(3) Li, L.; Lv, Y.; Xu, L.; Zheng, Q. Quantitative Efficacy of Soy Isoflavones on Menopausal Hot Flashes. Br J Clin Pharmacol 2015, 79 (4), 593–604. https://doi.org/10.1111/bcp.12533.
(4) Liu, T.; Chen, S.; Mielke, G. I.; McCarthy, A. L.; Bailey, T. G. Effects of Exercise on Vasomotor Symptoms in Menopausal Women: A Systematic Review and Meta-Analysis. Climacteric 2022, 25 (6), 552–561. https://doi.org/10.1080/13697137.2022.2097865.
(5) Moradi, M.; Ghavami, V.; Niazi, A.; Seraj Shirvan, F.; Rasa, S. The Effect of Salvia Officinalis on Hot Flashes in Postmenopausal Women: A Systematic Review and Meta-Analysis. Int J Community Based Nurs Midwifery 2023, 11 (3), 169–178. https://doi.org/10.30476/IJCBNM.2023.97639.2198.
(6) The effect of Hop (Humulus lupulus L.) on early menopausal symptoms and hot flashes: A randomized placebo-controlled trial – PubMed. https://pubmed.ncbi.nlm.nih.gov/25982391/ (accessed 2023-07-28).
(7) Rovinski, D.; Ramos, R. B.; Fighera, T. M.; Casanova, G. K.; Spritzer, P. M. Risk of Venous Thromboembolism Events in Postmenopausal Women Using Oral versus Non-Oral Hormone Therapy: A Systematic Review and Meta-Analysis. Thromb Res 2018, 168, 83–95. https://doi.org/10.1016/j.thromres.2018.06.014.
(8) Mohammed, K.; Abu Dabrh, A. M.; Benkhadra, K.; Al Nofal, A.; Carranza Leon, B. G.; Prokop, L. J.; Montori, V. M.; Faubion, S. S.; Murad, M. H. Oral vs Transdermal Estrogen Therapy and Vascular Events: A Systematic Review and Meta-Analysis. J Clin Endocrinol Metab 2015, 100 (11), 4012–4020. https://doi.org/10.1210/jc.2015-2237.
(9) Serfaty, D.; de Reilhac, P.; Eschwege, E.; Ringa, V.; Blin, P.; Nandeuil, A.; Tavera, C.; Mathieu, M. [Compliance with hormone replacement therapy in menopausal women: results of a two-year prospective French study comparing transdermal treatment with fixed oral combination therapy]. Gynecol Obstet Fertil 2003, 31 (6), 525–533. https://doi.org/10.1016/s1297-9589(03)00130-9.
 Kinésithérapeute de formation, Guénaëlle a rapidement élargi son champ de compétence. Elle a à travers son parcours validé différents diplômes, dont plusieurs DU en micronutrition. Elle est formatrice indépendante pour différents organismes et co-créatice de DFM formations. Ses domaines de prédilections sont aujourd’hui la fertilité et les troubles hormonaux. Elle vient de sortir son nouvel ouvrage consacré à l’hormonologie féminine : « Troubles Hormonaux – reprenez le pouvoir !«
Kinésithérapeute de formation, Guénaëlle a rapidement élargi son champ de compétence. Elle a à travers son parcours validé différents diplômes, dont plusieurs DU en micronutrition. Elle est formatrice indépendante pour différents organismes et co-créatice de DFM formations. Ses domaines de prédilections sont aujourd’hui la fertilité et les troubles hormonaux. Elle vient de sortir son nouvel ouvrage consacré à l’hormonologie féminine : « Troubles Hormonaux – reprenez le pouvoir !«